Почему сегодня все больше людей прибегают к услугам репродуктивной медицины, что такое криоконсервация и с какими проблемами сталкиваются те, кто пользуется программой «ЭКО по ОМС».
Частота бесплодных браков во всем мире колеблется от 10% до 20%: каждая пятая супружеская пара может столкнуться с проблемой бесплодия. В наше время такие пары могут воспользоваться достижениями репродуктивной медицины, более того, в последние годы граждане России имеют право на бесплатные базовые процедуры по системе обязательного медицинского страхования.

Владислав Корсак — один из основателей Международного центра репродуктивной медицины, врач акушер-гинеколог высшей категории — рассказал «МР» о том, как мифы и стереотипы об ЭКО могут помешать семьям принять верное решение, как реализуется программа ЭКО по ОМС и что влияет на результат процедур:
«МР»: Действительно ли дети, рожденные в результате ЭКО, так же здоровы, как зачатые естественным способом? Что говорит современная статистика?
Собран уже огромный объем данных по здоровью детей. Статистикой занимаются скандинавские страны — Дания, Норвегия, Швеция, Финляндия. Там на учете находятся уже сотни тысяч детей, зачатых с помощью ЭКО, и сейчас старшим из них уже больше 25 лет. Детей этой группы нельзя сравнивать с общей популяцией. Ведь их родители страдали бесплодием, лечились, многие из них были немолоды. Поэтому надо сравнивать эту группу с определенной выборкой: чтобы родители были одинакового возраста, состояния здоровья, с похожим ходом беременности и родоразрешения. При сравнении с такой выборкой оказывается, что дети одинаково здоровы вне зависимости от способа зачатия. В России на данный момент подобные исследования по медицинской статистике невозможны, потому что у нас другая система. В Швеции, например, когда человек рождается, ему присваивается номер, и с этим номером он умирает. Вся медицинская помощь, к которой он прибегал, регистрируется. Поэтому факт наступления беременности, рождение, здоровье ребенка на протяжении всей жизни — все это можно отслеживать. У нас в стране нет такого регистра, и люди скрывают факт наступления беременности, а тем более, факт ЭКО.
Насколько рискованна сама процедура ЭКО?
Течение беременности, ход родов зависят не от процедуры, а от здоровья женщины и ее возраста. Как я говорил, старой первородящей в классическом акушерстве считалась женщина старше 24 лет. Но, конечно, в 24 года очень мало кто прибегает к ЭКО: это проблема другого возраста — старше 30 лет. Но с возрастом появляются определенные изменения функций организма, которые отрицательно сказываются на течении беременности, на родах, повышают риск пороков. Другое дело, что такие дети — желанные, и родители, как правило, готовы вкладывать усилия, время, деньги, чтобы этого ребенка выходить и дать ему лучшее. Таким образом, некоторые трудности компенсируются уходом и заботой.
Сейчас во всем мире присутствует тенденция — рожают все позже. И пытаются уменьшить риски: например, в Швеции сейчас происходит «бум криоконсервации». Шведки сдают свои яйцеклетки на хранение в 20 лет, чтобы через несколько лет, сделав карьеру, ими воспользоваться.
Сейчас во всем мире присутствует тенденция — рожают все позже. И пытаются уменьшить риски: например, в Швеции сейчас происходит «бум криоконсервации». Шведки сдают свои яйцеклетки на хранение в 20 лет, чтобы через несколько лет, сделав карьеру, ими воспользоваться.
Сколько в среднем стоит процедура ЭКО?
Расходы на проведение базовой программы ЭКО — приблизительно 120 тысяч рублей. Эта процедура поддерживается Министерством здравоохранения.
Но по закону они должны оплачивать только лечение, а лечением является сама процедура ЭКО. Государство не оплачивает, например, криоконсервацию (хранение) эмбрионов. Ее пациенты могут оплачивать из собственных средств. Важно понимать, что наличие сохраненных эмбрионов повышает общие шансы примерно на 35%. Кроме того, если пациенты планируют не одного, а двух и трех детей, то криоконсервация также выгодна. Допустим, первая беременность наступила при переносе свежих эмбрионов, а, затем, вторая и третья — при переносе размороженных. У нас есть такие пациенты. Благодаря криоконсервации они смогли избежать повторения этапа, связанного со стимуляцией яичников, когда используются дорогие препараты.
Кроме того, современные технологии позволяют провести хромосомную генетическую диагностику возможных заболеваний у эмбриона (она также не входит в ОМС). Эта так называемая предимплантационная генетическая диагностика. Ее не обязательно делать всем, но рекомендуется пациентам в старшем репродуктивном возрасте (больше 35 лет), потому что в этот период повышаются риски наследственных хромосомных заболеваний.
Есть ли трудности при записи на ЭКО по ОМС?
Программа ЭКО по ОМС появилась недавно, в 2013 году. До этого были региональные программы с очень ограниченным числом квот. В этом году было выделено около 1600 квот на город, но это очень мало. Для сравнения, на один миллион населения в Дании проводится около 2000 циклов ЭКО, у нас — около 400. Для нашего центра процедуры по ОМС — лишь десятая доля общего объема работы (всего в 2014 году было проведено 1500 циклов, а квот было выделено только 100).
Проблема очередей есть во всем мире. В Испании нужно стоять 2-3 года, прежде чем попадешь на бесплатный цикл — у нас примерно так же. У нас есть проблема с распределением квот между медицинскими центрами: не всегда решение принимается рационально.
Проблема очередей есть во всем мире. В Испании нужно стоять 2-3 года, прежде чем попадешь на бесплатный цикл — у нас примерно так же. У нас есть проблема с распределением квот между медицинскими центрами: не всегда решение принимается рационально.
Например, государственным центрам дается больше квот, а частным — меньше, вне зависимости от результативности конкретного учреждения. Кроме того, наш территориальный фонд ввел в качестве одного из критериев оценок наличие при центре реанимации и пункта интенсивной терапии. При этом, министерский приказ о структуре центров ЭКО не предусматривает наличие этих пунктов. В прошлом году Территориальный фонд выделил нашему центру 100 квот, мы их все выполнили, и очередь перешла на этот год. В том году нам дали 158 квот. По закону пациент может выбрать любое медицинское учреждение из списка: но на деле людям приходится либо ждать, либо — искать другой центр с бОльшим количеством квот.
Как ставится диагноз бесплодие?
Он ставится по одному основному признаку: отсутствие беременности в течение года регулярной половой жизни без предохранения. Причина может быть не найдена, тогда ставится диагноз «необъяснимое бесплодие». И этот диагноз часто не вечный. В нашей практике всякое бывало. Например, недавно один из коллег поделился историей: у пары было три неудачных попытки ЭКО, а потом самостоятельно наступила беременность. Такое случается (до 10% пациентов).
Кто-то вынужден идти на ЭКО, а кто-то — на аборт. Так было всегда?
Конечно, у разных женщин разные физиологические особенности. Когда не было контрацепции, в позапрошлом столетии, кто-то каждый год рожал по ребенку, а у других один-два и все. Вообще, эта история начинается с Ветхого Завета: первая болезнь, которая там описана, - это бесплодие. Авраам и Сарра не могли иметь детей, и решением проблемы для них стало первое суррогатное материнство. В то время существовал полигамный брак, а сегодня люди ищут другие способы родить ребенка.
Когда церковь сегодня выступает против репродуктивной медицины, говоря, что это противоречит религии, я все время возражаю: а как же прародители? Иметь детей — это инстинкт, он может быть более или менее выражен, может быть угнетен. У кого-то он так и не просыпается, а кто-то, понимая, что определенный этап жизни заканчивается, а детей нет, начинает искать способ все-таки завести ребенка. Церковь и некоторые депутаты говорят — у нас полно детей в детдомах, пусть усыновляют. Но это «пусть» не работает — людям хочется своего.
Когда церковь сегодня выступает против репродуктивной медицины, говоря, что это противоречит религии, я все время возражаю: а как же прародители? Иметь детей — это инстинкт, он может быть более или менее выражен, может быть угнетен.
В других странах развитие репродуктивных технологий тоже могло встречать препятствия со стороны консервативной части общества?
Конечно, общество приходит к осознанию и изменению своего отношения постепенно. Когда Роберт Эдвардс и Патрик Стептоу 40 лет назад начали разрабатывать эту программу, конечно, было много возражений. Но они прошли через этот путь. В нашем обществе до сих пор слышно такое мнение: вот, депутат Мизулина активно борется за ограничение репродуктивных технологий. Нас обвиняют: не божьим делом занимаетесь. Но не мы, а общество решило, что бесплодие - это болезнь. А врачи должны болезнь лечить. Сегодня медицина и биология дошли до того, что они могут ее вылечить, может родиться ребенок. Поэтому непонятно, против чего эти граждане выступают.
Что касается проведения процедуры за бюджетный счет, должны быть определенные ограничения: в первую очередь, возраст. Сейчас такого ограничения нет. Но в нашей практике у женщин после 43 лет, прибегающих к ЭКО, ни разу не родился здоровый ребенок. В некоторых странах ограничивают возможность делать ЭКО до 38 лет, где-то - до 42-х.
Насколько часто рождаются двойни?
Это связано с технологией. Шансы на наступление беременности при переносе двух эмбрионов выше, чем одного, и при базовой программе переносят два эмбриона. В некоторых странах учитывают затраты на выхаживание недоношенных детей (например, в Бельгии), и там оплачивают женщине до 35 лет по шесть попыток ЭКО, если она соглашается на перенос одного эмбриона. В Финляндии также есть специальные программы по селективному переносу одного эмбриона, с целью профилактики многоплодия. Если в обычной программе — многоплодие встречается в 20-30% случаев, то при переносе одного эмбриона — в 2-4 % (рождаются двойни).
Каковы риски при использовании донорского материала?
Частота пороков развития у детей, зачатых с использованием донорского материала, такая же, как в популяции. Конечно, всегда проводится генетическое обследование доноров. К примеру, в 1993 году, когда мы давали объявление о поиске доноров спермы, нам позвонило 2000 человек. Из них, после всех обследований, мы смогли взять семерых. И все же, в результате обследований возможно выявить лишь определенный ограниченный набор заболеваний. А моногенных болезней - 6000. Поэтому, конечно, все варианты возможных патологий, моногенных или хромосомных заболеваний предугадать невозможно. Поэтому после наступления беременности обязательно делать пренатальную диагностику, исследовать, нет ли нарушений. Многое зависит от внутреннего состояния родителей, от того, как они принимают ребенка, готовы ли считать его безусловно своим. Это всегда индивидуальное решение. Сегодня была пациентка, у которой прекрасные отношения с мужем, но у него нет сперматозоидов. Что тут делать? Только им решать.
Центр занимается суррогатным материнством?
Да, но это очень редкие случаи: всего лишь 1% от всех циклов. Зато разговоров на эту тему очень много. Тут важно помнить, что и в обычной жизни материнство и отцовство может очень по-разному проявляться. Часто, к сожалению, человек вообще не видит своего биологического отца. И свой ребенок может быть чужим, а чужой - близким. Близость к родителям - вообще загадочное явление.
Как вам кажется, будет ли суррогатное материнство практиковаться чаще?
Надо помнить о том, что люди идут на это от беды. Хотя, есть разные мотивы. Есть громкие случаи: вот, Алла Борисовна Пугачева пошла на суррогатное материнство уже в таком возрасте, когда она не может ни забеременеть, ни выносить ребенка. Киркоров стал отцом, но ведь у его ребенка нет матери — это же неполная семья. Такие случаи активно критикуются, и, в общем, критика имеет основания.
У нас в стране есть законодательство, которое регулирует суррогатное материнство. Должны быть строгие медицинские показания, которые прописаны. По закону, это всего лишь один из способов преодолеть болезнь бесплодия.
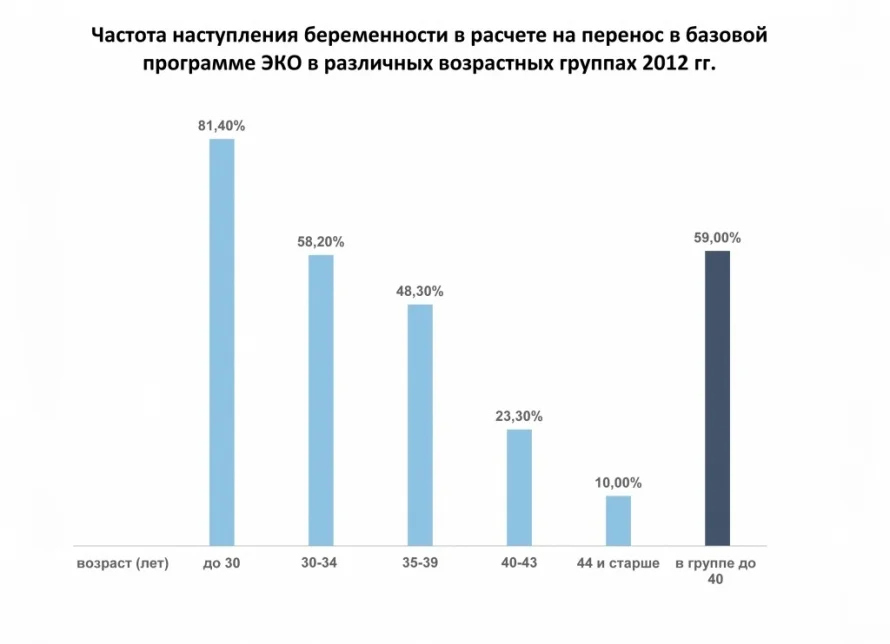 График: www.mcrm.ru
График: www.mcrm.ru
Международный центр репродуктивной медицины – одно из первых
медицинских учреждений, которое начало развивать и применять вспомогательные репродуктивные технологии в России и СНГ. В результате их работы с 1993 года на свет появилось более 15 000 здоровых детей. В марте 2015 года центр открылся в новом здании на Комендантский проспекте.
Анатолий Никитин, доктор медицинских наук, профессор,
генеральный директор Балтийского института репродуктологии человека:
«Сейчас возраст первородящих по всему миру увеличивается. К тому же, сегодня не та экология, что 20-30 лет назад. На взрослый организм окружающее воздействует не так сильно, как на развивающийся, в котором происходят чувствительные процессы размножения клеток, образования. Мы еще не можем оценить всех последствий резкой урбанизации, ухудшения химического состава воздуха, и увеличения количества консервантов в пище.
Потребность в этой процедуре в России достаточно велика. Сейчас у нас делается около 400 процедур на миллион человек, тогда как в Японии, Финляндии, Сербии количество процедур достигает 2000. Создание репродуктивных центров необходимо, и государство должно обращать больше внимание на частные учреждения. Потому что вспомогательная репродукция развивалась именно благодаря энтузиазму людей, которые действовали в частном порядке».
Потребность в этой процедуре в России достаточно велика. Сейчас у нас делается около 400 процедур на миллион человек, тогда как в Японии, Финляндии, Сербии количество процедур достигает 2000. Создание репродуктивных центров необходимо, и государство должно обращать больше внимание на частные учреждения.
Петербурженка, мама троих детей согласилась анонимно рассказать «МР», как она впервые решилась на ЭКО:
Мы с мужем начали планировать ребенка сразу после свадьбы. Но долгожданная беременность не наступала. Решение о том, что нам нужно ЭКО, пришло само собой, когда нашей паре поставили диагноз «бесплодие в браке, мужской фактор». Это было семь лет назад, когда информации об ЭКО было немного, и в Санкт-Петербурге эту процедуру делали всего 2-3 клиники и запись на консультацию велась на полгода вперед. Нам повезло, что мы попали на прием к замечательному врачу и профессионалу. Врач рекомендовала нам протокол ЭКО + ИКСИ (инъекция сперматозоида в яйцеклетку). Страхов не было, я доверяла врачу полностью.
Первый этап – стимуляция яичников для наступления супер-овуляции, чтобы в организме созрела не одна, а несколько яйцеклеток, которые можно оплодотворить. Для меня этот этап прошел легко, я четко выполняла все рекомендации врача. Очень важно, чтобы это был действительно профессионал, который учитывает множество факторов и все нюансы состояния здоровья пациентки при назначении препаратов для гормональной терапии. Любая ошибка может дорого стоить здоровью и даже свести на нет все усилия. После этапа стимуляции мне сделали подсадку двух эмбрионов, и я наивно надеялась, что уже ношу под сердцем двойняшек. Узнав, что я беременна, но прижился только один эмбрион, я даже немного расстроилась. Это потом, почитав разные форумы по данной теме, узнала, что девочки проходят и три, и четыре протокола, прежде чем наступит беременность. Моя дальнейшая беременная жизнь ничем не отличалась от естественной беременности. Хотя, конечно, врачи «по умолчанию» причисляли меня к группе риска и настоятельно рекомендовали в мои 29 лет родить с помощью кесарева сечения. У меня в итоге были естественные роды, кормила долгожданного сына грудью до 1,5 лет.
Сейчас в нашей семье трое детей, старшему сыну почти шесть лет, младшим детям почти три года. Каждый день меня переполняет невероятное ощущение счастья, нежности и гордости за своих детей. Когда они все втроем бегут к нам с мужем обниматься, хочется остановить эти мгновения, ведь для меня в этих моментах и есть смысл жизни: дарить свою любовь близким и быть ими любимой.
Через два года после рождения сына мы с мужем пошли к тому же врачу «за дочкой». Правда, второй раз этап стимуляции прошел для моего организма гораздо тяжелее, а яйцеклетки «плохо» созревали и в небольших количествах. И вот мне снова подсадили два эмбриона. Каково же было удивление нашего врача, когда на первом УЗИ она увидела не одно, а два плодных яйца! А я почему-то сразу знала, что теперь-то точно будут двойняшки. «Двойную» беременность, конечно, тяжелее было вынашивать, но старший сын, которому в то время не было трех лет, держал меня «в тонусе». Кстати, двойняшки тоже появились на свет – вопреки «стандартам» - без кесарева сечения.
Сейчас в нашей семье трое детей, старшему сыну почти шесть лет, младшим детям почти три года. Каждый день меня переполняет невероятное ощущение счастья, нежности и гордости за своих детей. Когда они все втроем бегут к нам с мужем обниматься, хочется остановить эти мгновения, ведь для меня в этих моментах и есть смысл жизни: дарить свою любовь близким и быть ими любимой.